大腸がんとは?
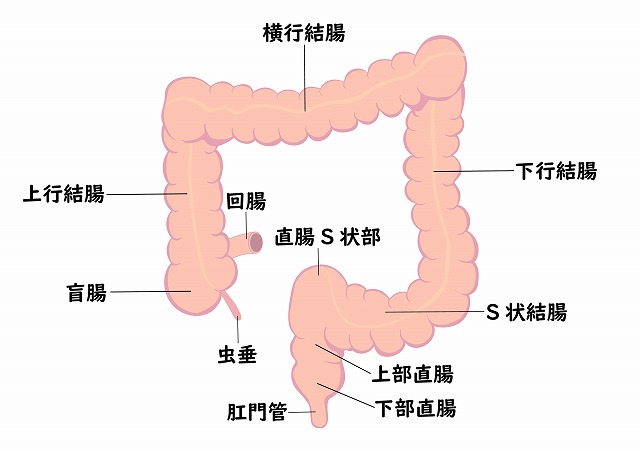 大腸は小腸に続く消化管で、結腸(盲腸、上行結腸、横行結腸、下行結腸、S状結腸)と直腸(直腸S状部、上部直腸、下部直腸)に分かれます。大腸がんは、結腸と直腸に発生する悪性腫瘍です。結腸がんと直腸がんでは発生部位や症状、治療法に違いがあります。
大腸は小腸に続く消化管で、結腸(盲腸、上行結腸、横行結腸、下行結腸、S状結腸)と直腸(直腸S状部、上部直腸、下部直腸)に分かれます。大腸がんは、結腸と直腸に発生する悪性腫瘍です。結腸がんと直腸がんでは発生部位や症状、治療法に違いがあります。
また、結腸がんも右側結腸がんと左側結腸がんに分けられ、それぞれ異なる特徴を持っています。さらに、遺伝性の大腸がんとしてリンチ症候群などの疾患が知られています。
結腸がんと直腸がんの違い
結腸がんは、盲腸からS状結腸までの大腸にできるがんです。結腸がんは右側と左側に分かれ、右側結腸(盲腸、上行結腸、横行結腸)に発生する右側結腸がんと、左側結腸(下行結腸、S状結腸)に発生する左側結腸がんでは症状や進行パターンに違いがあります。
- 右側結腸がんは初期症状が出にくく、進行してから発見されることが多いです。右側結腸がんでは、便に血が混じりにくく、貧血や体重減少、全身の倦怠感などが初期の兆候として現れることがあり、進行した段階で見つかることが少なくありません。
右側結腸がんの発生には、通常の腺腫性ポリープだけでなく、鋸歯状ポリープ(SSAP: Sessile Serrated Adenoma/Polyp)という特殊なタイプのポリープが関与することがあります。SSAPは特に右側結腸に多くみられ、発見が難しい特徴があります。SSAPは一見良性に見えるものの、時間が経つにつれてがん化するリスクが高く、注意が必要です。SSAPから大腸がんが発生することがわかっており、定期的な内視鏡検査での早期発見が重要です。 - 左側結腸では腸の管が狭くなるため、腸閉塞による腹痛、便秘、血便などの症状が現れやすく、比較的早期に診断されることが多いです。左側結腸がんは腸管が狭いため、ポリープやがんによる閉塞が起こりやすい傾向にあります。
- 直腸がんは肛門に近い部分にできるがんで、便に血が混じったり、残便感や排便回数の増加などが特徴的です。直腸がんは肛門に近い部分に発生するため、外科的治療の際に肛門を温存するかどうかが重要な課題となります。
リンチ症候群
リンチ症候群(遺伝性非ポリポーシス大腸がん:HNPCC)は、遺伝的要因による大腸がんの一種で、大腸がん以外にも子宮内膜がんや胃がんなどを引き起こすリスクが高まります。リンチ症候群では、大腸がんが通常よりも若い年齢で発症することが多く、家族歴が重要な診断の手がかりとなります。リンチ症候群の早期診断と適切な管理は、大腸がんの発生リスクを軽減するために非常に重要です。
症状
大腸がんの初期段階では、自覚症状がほとんどありません。しかし、がんが進行すると以下のような症状が現れることがあります。
便に血が混じる
血便や、便が黒っぽい色をしている場合は、腸内で出血が起こっている可能性があります。痔と混同されることもありますが、注意が必要です。
便の形状や排便習慣の変化
がんが進行すると、便が細くなったり、便秘と下痢を繰り返すことがあります。また、排便後も残便感を感じることがあります。
腹痛
がんが大腸を塞いで腸閉塞を引き起こすと、強い腹痛やお腹の張りを感じることがあります。
体重減少や食欲不振
がんによって体重が急激に減少したり、食欲が低下することがあります。これらは進行がんのサインです。
貧血
長期間の少量の出血により、貧血を引き起こし、疲労感や息切れを感じることがあります。
これらの症状が続く場合は、早めに医療機関を受診し、検査を受けることが重要です。
診断
大腸がんの診断には、いくつかの検査が行われます。以下は代表的な検査方法です。
便潜血検査
便に目に見えない血液が含まれているかどうかを確認する簡単な検査です。大腸がんや大腸ポリープによる出血がある場合、陽性反応が出ます。ただし、進行した大腸がんであっても便潜血検査が陰性になってしまうことがあります。この検査で精密検査を勧められた場合は、大腸カメラ検査を受けることをおススメします。
大腸内視鏡検査(大腸カメラ検査)
大腸全体を内視鏡で直接観察し、ポリープや腫瘍の有無を確認します。がんが疑われる場合には、組織を採取し病理検査を行います。内視鏡検査は大腸がんを発見する上で非常に有効で、ポリープが見つかった場合、その場で切除することも可能です。
血液検査や画像診断(CT検査、MRI検査、FDG-PET検査)だけで大腸がんを発見することは難しく、確定診断はできません。内視鏡検査で病変が見つかった場合に補助的に使用されます。
治療
大腸がんの治療法は、がんの進行度や広がり、患者さんの全身状態によって異なります。代表的な治療方法には次のようなものがあります。
内視鏡治療
早期の大腸がんやポリープの場合、内視鏡を使って腫瘍を切除することが可能です。これにより体への負担が少なく、早期に治療が完了します。
外科手術
がんが進行している場合は、大腸の一部を切除する手術が行われます。がんの範囲によっては、周囲のリンパ節も一緒に摘出します。手術後の生活の質を保つために、できる限り肛門を温存する方法が取られますが、場合によっては人工肛門(ストーマ)が必要になることもあります。
化学療法(抗がん剤治療)
手術後の再発を防ぐためや、手術ができない進行がんの場合に、抗がん剤を使用してがん細胞を抑える治療が行われます。近年では、副作用を軽減する新しい薬剤や治療法も開発されています。
放射線治療
直腸がんの場合、手術の前後に放射線治療を行うことがあります。がん細胞を縮小させたり、再発のリスクを減らす効果があります。
治療後も定期的な経過観察が重要で、再発の早期発見・治療に努めることが大切です。
予防
大腸がんの予防には、生活習慣の改善と定期的な検査が効果的です。次のような対策が予防につながります。
食生活の改善
野菜や果物、食物繊維を多く含む食事を心がけることで、大腸がんのリスクを低減させることができます。反対に、加工肉や赤肉の過剰摂取、脂肪分の多い食事は大腸がんのリスクを高めるとされています。
運動習慣の確立
適度な運動を日常的に行うことで、体重管理ができ、大腸がんの予防につながります。肥満は大腸がんのリスク因子とされているため、適正体重を維持することが大切です。
禁煙・節酒
喫煙や過度な飲酒は、大腸がんを含む多くのがんのリスクを高めます。禁煙を心がけ、アルコールも適度に控えることが予防につながります。
定期的な検査
便潜血検査や大腸内視鏡検査を定期的に受けることで、大腸がんやその前段階であるポリープを早期に発見することが可能です。特に、50歳以上の方や家族に大腸がんの既往歴がある場合は、定期的な検査が推奨されます。
おわりに
大腸がんは早期発見・治療によって高い確率で治癒が見込まれる病気です。当クリニックでは、熟練の内視鏡医が行う苦痛の少ない大腸カメラ検査を提供しております。消化器病専門の医師が丁寧に対応し、適切な治療を行います。些細な症状でも、どうぞお気軽にご相談ください。














